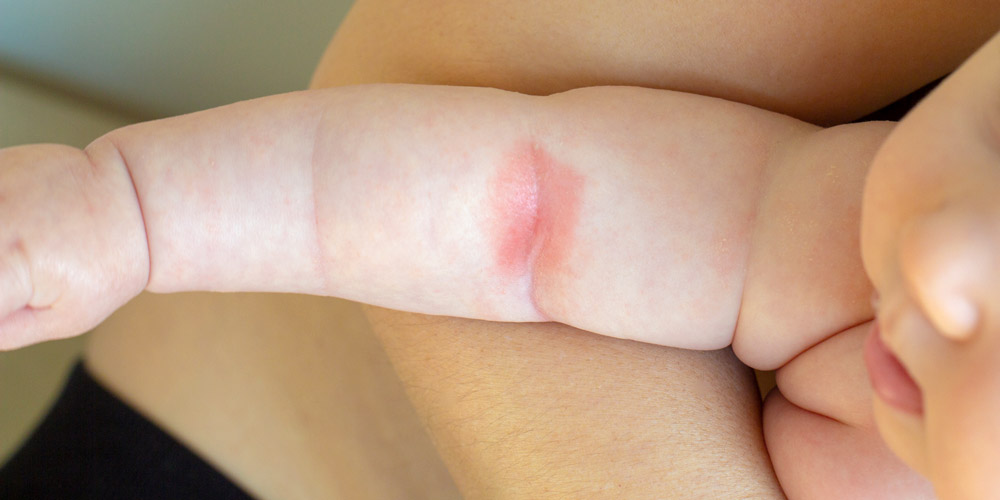
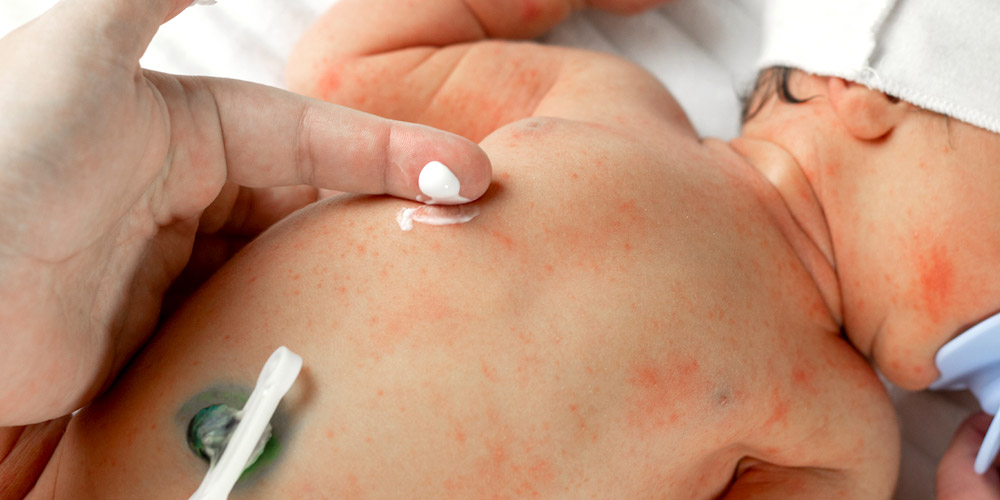
La dermatitis atópica es una enfermedad cutánea crónica e inflamatoria, en la que está involucrado el sistema inmunológico. Provoca extrema sequedad en la piel que causa picores fuertes, inflamación y eccemas en la piel a lo largo de la superficie cutánea de todo el cuerpo, pero es más comúnmente visible en la zona interna de las rodillas y los codos, así como en la cara. Se caracteriza por que suele presentar brotes que acentúan estos síntomas.
Esta enfermedad afecta normalmente a bebes y niños pequeños, aunque puede presentarse a cualquier edad. Es una condición crónica que tiende a empeorar de vez en cuando, causando irritación, aunque no es contagiosa, puede ser molesta e incómoda, afectando la calidad de vida de quienes la padecen.
Quienes padecen dermatitis atópica, es común que tengan reacciones cruzadas, tienen mayor riesgo de desarrollar alergias alimentarias, rinitis alérgica y asma, lo que dificulta el manejo de los episodios de brotes.
Síntomas de la dermatitis atópica
La piel atópica constituye una respuesta exagerada del sistema inmune ante factores externos que hace que la piel desarrolle picazón, erupciones, rojeces, sequedad, grietas, engrosamiento, hipersensibilidad e incluso heridas tras el rascado.
Los síntomas cutáneos asociados a la dermatitis atópica son:
- Extrema sequedad.
- Grietas en la piel.
- Prurito (picazón).
- Erupción, ronchas e inflamación.
- Cambio de color de la zona según el tipo de piel.
- Exudado y costras.
- Piel engrosada.
- Hipersensibilidad y heridas debidas al rascado.
Lo más común es que en bebés los síntomas aparezcan en cuero cabelludo, eccemas en la cara, tronco, codos y rodillas. Durante la a niñez y adolescencia, las lesiones aparecen en los pies, áreas flexoras (pliegue anterior del codo, pliegue posterior de la rodilla) y en el cuello.
¿Cuáles son las causas de la piel atópica?
En los procesos de atopía suele estar implicado un componente genético. A menudo estas afecciones son hereditarias y se dan en personas que también padecen otras patologías como alergias o asma. Sin embargo, es importante destacar que la dermatitis atópica no se debe a una sustancia alérgena en concreto.
En otros casos, la dermatitis atópica surge debido al aumento de la bacteria Staphylococcus aureus en la piel, reemplazando a las bacterias beneficiosas y perturbando la función protectora de la piel.
Esta debilidad en la capacidad de protección desencadena una respuesta del sistema inmunológico, causando inflamación en la piel y otros síntomas.
Además de la influencia genética, los principales desencadenantes comunes que pueden provocar o empeorar un brote de dermatitis eccematosa atópica son:
- Alergias: Incluyen reacciones a ácaros del polvo, moho, animales o polen, entre otros desencadenantes alérgicos.
- Hábitos de higiene: Como el exceso de limpieza de la piel o el uso de jabones y detergentes muy fuertes que afectan la función protectora de la piel.
- Estrés emocional: Episodios de tensión emocional que pueden desencadenar o agravar los síntomas.
- Cambios inmunológicos: Como los asociados a resfriados o gripes que pueden afectar la respuesta del sistema inmunológico.
- Sequedad e irritación cutánea: Factores que resecan o irritan la piel, exacerbando la condición.
- Exposición a sustancias químicas e irritantes: Contacto con productos químicos que pueden desencadenar reacciones en la piel.
- Factores ambientales: Tales como climas extremadamente secos, temperaturas muy altas o bajas, o cambios drásticos en la temperatura que pueden afectar la piel.
- Sudoración excesiva: El sudor puede agravar la irritación y la comezón en la piel, desencadenando brotes de dermatitis atópica.
¿A quién afecta la dermatitis atópica?
La dermatitis atópica suele afectar con mayor prevalencia a bebés entre los 2 y 6 meses de edad, aunque puede aparecer en cualquier etapa de la vida. Conforme el tiempo va pasando, los síntomas van evolucionando y cambiando de apariencia y zonas del cuerpo. Afecta hasta a un 20% de niños en edad pediátrica en los países desarrollados.
Tratamiento de la dermatitis atópica
Existen tratamientos que ayudan a controlar los brotes y calmar los síntomas que provoca la dermatitis atópica, aunque no harán que la afección desaparezca.
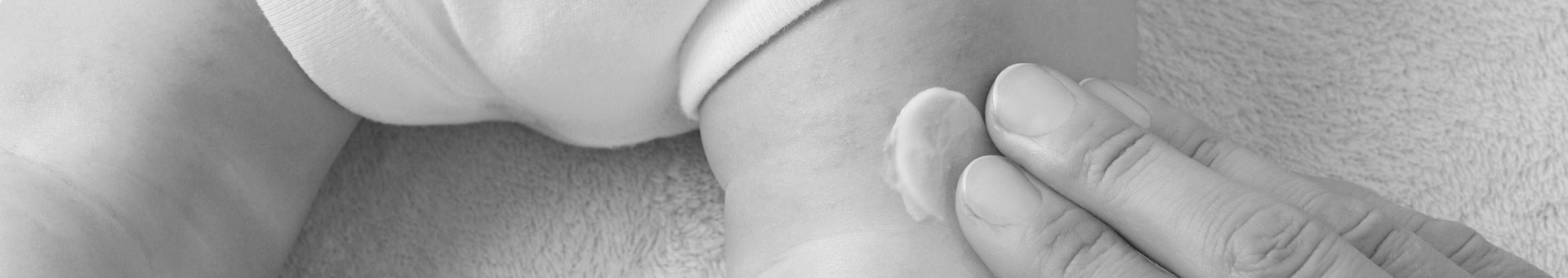
En primer lugar, utilizar productos tópicos que calmen y reparen la piel, puede hacer que la calidad de vida de la persona, y en particular de los niños, mejore sustancialmente. Entre estos productos podemos encontrar cremas específicas que combinan ingredientes emolientes, reparadores, antioxidantes y con potencial antiinflamatorio y calmante. Algunos ejemplos podrían ser la caléndula, el aceite de oliva, la manzanilla, la glicerina, la alantoína, el pantenol o algunos antioxidantes como la vitamina E. Ingredientes de este tipo fomentan la humectación, regeneración e integridad de la barrera de la piel.
Si la inflamación es extrema y aguda o los síntomas del brote no mejoran, el pediatra o dermatólogo puede prescribir medicamentos como corticoides de administración tópica. Si con todo esto los signos continúan, es posible que se receten corticoides orales o incluso antibióticos si existiera una infección.
Los hábitos del día a día también son importantes para controlar esta patología. Por ejemplo, es recomendable evitar lavarse o humedecer la piel en exceso, secar correctamente la misma sin frotar, usar ropa con tejidos que no generen irritaciones o alergias, evitar temperaturas extremas y el estrés.
Prevención de la dermatitis atópica
La prevención de la dermatitis atópica implica adoptar medidas para reducir los desencadenantes y mantener la piel sana. Algunas estrategias incluyen:
- Cuidado de la piel: Mantener la piel bien hidratada con cremas humectantes adecuadas y suaves al menos dos veces al día.
- Baños o duchas: Evitar baños largos y con agua caliente, optar por agua tibia y usar jabones suaves o específicos para pieles sensibles.
- Ropa adecuada: Usar ropa de algodón suave y transpirable, evitando telas ásperas o ajustadas que puedan irritar la piel.
- Control ambiental: Reducir la exposición a alérgenos como ácaros del polvo, pelo de mascotas, polen o moho mediante la limpieza regular del hogar y el uso de protectores de colchones y almohadas.
- Evitar irritantes: Minimizar el contacto con productos químicos fuertes, como detergentes o limpiadores agresivos, y proteger la piel al manipular sustancias irritantes.
- Manejo del estrés: Aprender técnicas de manejo del estrés puede ayudar a reducir los brotes, ya que el estrés emocional puede desencadenarlos.